Estilo de vida y salud. ¿Qué hay detrás de la palabra?Personales
Ana Luisa Villanueva
Directora Médica Vida, Salud & Accidentes MAPFRE RE
Madrid - España




Definir lo que es el estilo de vida no es una tarea fácil, ya que más que una definición es el reflejo de las actitudes y los valores que uno tiene ante la vida. El prestigioso cardiólogo español, Dr. Valentín Fuster, expresa en su libro: “Promoting Cardiovascular Health” una idea espléndida sobre todo lo que influye en el individuo a la hora de tomar decisiones sobre su estilo de vida. Mi interpretación es que esta toma de decisión es consecuencia de la confluencia de diferentes factores:
Factores de primer nivel
- Determinantes: que van desde la globalización de la sociedad hasta el sistema educativo y las normas sociales pasando por el modelo de sociedad y sistema sanitario.
- Enfoque político: desde un punto de vista tanto internacional como nacional o local, y que afecta a las finanzas, las leyes, el sistema legal y el comercio.
- El sistema sanitario: incluyendo la infraestructura sanitaria, el acceso a la atención, la calidad de la asistencia, los tratamientos y tecnología utilizados y los profesionales sanitarios.
- Los sistemas de comunicación: la comunicación de la salud, bien a través de los medios de comunicación, las diferentes comunidades o el desarrollo de conceptos básicos.
Factores de segundo nivel
- Determinantes: divididos en los riesgos biológicos y los riesgos derivados del comportamiento.
- Enfoque político: el cual crea un entorno que permite al individuo elegir y tomar decisiones con respecto a su salud.
- El sistema sanitario: que ofrece servicios de medicina preventiva, rehabilitación, así como métodos diagnósticos y terapéuticos.
- Los sistemas de comunicación: que refuerzan los conocimientos, la motivación y habilidades de los individuos.
Factores de tercer nivel
Estos factores se enmarcan en el entorno más íntimo del individuo, en la sociedad que habita y con la que se identifica, la comunidad a la que pertenece, su vecindad, su familia y sus amigos.
La prevención más primordial proviene de unos hábitos de vida saludables que no permitan la aparición de factores de riesgo, sobre todo los cardiovasculares
Dicho planteamiento puede parecer excesivamente burocrático y poco práctico a la hora de ser aplicado a la salud del individuo, sin embargo ésta dependerá no solo de su bagaje genético, sino también del concepto que él tenga de cómo llevar su vida.
Las consecuencias de esta decisión no solo van a ser visibles en el individuo, que tendrá un estado mejor o peor de salud, sino que producirán un sistema de retroalimentación al entorno, generando un cambio en los factores que inicialmente le han influenciado.
El estilo de vida se refleja en el individuo a primera vista, su modo de vestir, su actitud ante la vida, su forma de trabajar, su relación con los demás, su salud, sus creencias, su pensamiento, sus gustos, su elección del ocio y su forma de comer.

El ejemplo americano
Si llevamos el estilo de vida al campo de la salud, encontramos que la Sociedad Americana del Corazón - AHA1 define un estilo de vida saludable como aquel en el que el individuo realiza el suficiente ejercicio, tiene una dieta muy cuidada, no fuma y su IMC2 es ≤25 kg/m2.
Además define los factores ideales de salud como valores normales sin tratamiento de tensión arterial, colesterol y glucemia en ayunas, siendo los principales factores de riesgo:
- Las alteraciones de los lípidos o dislipemia.
- La hipertensión.
- La diabetes.
He aquí unos datos apabullantes publicados por el Cardiometabolic Research Institute, de Houston (Texas), donde se dice que:
- Cerca del 70% de los adultos norteamericanos tienen sobrepeso u obesidad. La prevalencia de la obesidad visceral, grasa alrededor de las vísceras, se encuentra en el 53% y continúa ascendiendo. En un momento dado de tiempo, el 55% de la población hace dieta para perder peso y la mayoría fracasa.
- Menos del 15% de los adultos y niños no hacen suficiente ejercicio y mas del 60% no realiza ejercicio vigoroso alguno. Entre los adultos, del 11 al 15% tienen diabetes, el 34% padecen hipertensión, el 36% prehipertensión, el 36% prediabetes, el 12% tienen prediabetes y prehipertensión y el 15% padecen diabetes, hipertensión o dislipemia sin diagnosticar. Alrededor de un tercio de la población adulta y un 80% de los obesos tiene hígado graso.
- Con el 34% de los niños diagnosticados con sobrepeso u obesidad, y la prevalencia doblándose en los últimos años, la diabetes tipo II, la hipertensión, la dislipemia y el hígado graso se encuentran en sus niveles más altos.
- La mitad de los adultos tiene por lo menos un factor de riesgo cardiovascular. Hasta un 65% de los pacientes no tienen los biomarcadores de control tradicionales controlados. Quizás es más llamativo ver la poca adherencia de los pacientes a su pauta de tratamiento (generalmente menos del 50%).
- La misma fuente de datos revela que la situación es similar en todo el mundo y la prevalencia del síndrome metabólico (confluencia de una serie de factores alterados: glucosa, tensión arterial, HDL, perímetro abdominal y triglicéridos) se acerca al 50%.
Aquellos individuos que a la edad de cincuenta no presenten ningún factor de riesgo, se les asocia con un riesgo bajo, incrementado en gran medida su longevidad
De su lectura entendemos que la prevención más primordial proviene de unos hábitos de vida saludables que no permitan la aparición de factores de riesgo, sobre todo para los factores de riesgo cardiovasculares.
Lamentablemente, la mayoría de las coronariopatías se presentan en individuos de riesgo bajo a moderado por lo que el reto está en la prevención e identificación de la enfermedad a este nivel.
Pero también hay buenas noticias: aquellos que a la edad de cincuenta no presenten ningún factor de riesgo, se les asocia con un riesgo bajo, incrementado en gran medida su longevidad.
Un enfoque combinado de la prevención con el refinamiento en la predicción del riesgo, cumplimiento de los protocolos, aplicación de nuevos tratamientos, mejora en la adhesión o seguimiento del tratamiento prescrito y políticas de prevención será necesario para disminuir la presencia de los factores de riesgo.
La mayoría de los factores de riesgo que producen la enfermedad cardiovascular tienen componentes genéticos, psicológicos, de comportamiento y derivados del entorno. De entre ellos hay algunos que no se pueden modificar como la edad, la genética y el género, pero hay otros que sí son modificables como el uso del tabaco, los hábitos alimenticios (grasas que aumentan el colesterol, consumo de sal y azucares) y el aumento de peso.
Herramientas para el diagnóstico cardiovascular
- Evaluación clínica: historia y examen médico.
- Historia familiar.
- Global Risk scoring (Probabilidad de riesgo global).
- Cálculo del riesgo a lo largo de la vida (Lifetime Risk Calculator).
- ECG - Electrocardiograma.
- Ecocardiograma.
- Prueba de esfuerzo o ergometría.
- MPI – prueba de perfusión miocardica.
- LDL-C -apolipoproteína B, non-HDL-C.
- HDL-C.
- Lipoproteína “a” (Lp(a)).
- Lipoproteína fraccionada (VAP, NMR).
- hs Proteína C reactiva (CRP).
- Lipoproteínaasociada a Fosfolipasas A2 (Lp-PLA2).
- Angiografía coronaria.
- CIMT.
- Escáner calcio coronario.
- Escáner de coronarias.
- Resonancia magnética de coronarias.

Los factores de riesgo no tradicionales
Estos factores se han considerado hasta ahora factores de riesgo tradicionales. Sin embargo, han aparecido nuevos factores de medición del riesgo denominados factores no tradicionales, entre los que se encuentran:
- A través de un análisis de sangre:
- CRP – proteína no reactiva.
- Lp-PLA2 – Lipoproteína asociada a fosfolipasa.
- LDL-P – Lipoproteína de baja densidad.
- Fibrinogeno.
- Lpa – Lipoproteina a.
- TG – trigliceridos y trigliceridos de partículas enriquecidas.
- PAI-1 Inhibidor del activador del plasminógeno.
- IL-6 – Interleukina 6.
- A través de técnicas de imagen que permiten refinar los factores predictivos del riesgo
o realizar mediciones:
- CIMT- Ecografía de carótidas que permite la medición del grosor de las capas íntima y media de la carótida.
- CAC- medición de la calcificación de la arteria coronaria.
- RMN- Resonancia magnética.
- TAC- coronario – Escaner de las arterias coronarias.
Prevención: objetivos y métodos
La prevención, al ser comparada con la utilización de procedimientos avanzados con alta tecnología, parece que no está tan en boga. Sin embargo, la prevención tiene tres objetivos:
- Evitar que aparezcan enfermedades.
- Mejorar el padecimiento o dolor.
- Prolongar la vida.
El término prevención se asocia con screening, e inmunización para detectar, preceder o limitar una enfermedad importante.
La dieta mediterránea incluye muchos de “los 7 Básicos de la Vida”, pero otros puntos corresponden a la actitud del individuo frente a su concepto de vida saludable
Si ponemos como ejemplo las enfermedades cardiacas, la Prevención Primaria significa delimitar o retrasar una primera manifestación de la enfermedad en un individuo que no ha sido formalmente diagnosticado. Los factores de riesgo identificativos podrían, por ellos mismos, ser motivo de un tratamiento inicial. La Prevención Secundaria busca prevenir, posponer o limitar la recurrencia de hechos clínicos en pacientes que ya han sido diagnosticados con la enfermedad.
Desafortunadamente, las diferencias entre estos dos tipos de prevención no están muy claras, lo que genera ineficiencias de coste a la hora de asignar presupuestos a la medicina preventiva. Según una estimación del National Institute for Health and Clinical Excellence(NICE) del Reino Unido, si se redujera en un 1% los factores de riesgo cardiaco se ahorraría una cantidad sustancial en los presupuestos, incluso si se mantuvieran los mismos servicios preventivos que actualmente existen.
“Life’s Simple 7” o “Los 7 Básicos de la Vida”, definidos por la American Heart Association
- No fumar o haber dejado de fumar hace 1 año.
- Un índice de masa corporal IMC, ≤25 kg/m2.
- Hacer ejercicio moderadamente intenso durante ≥150 minutos a la semana o 75 si el ejercicio es vigoroso.
- Consumir una dieta saludable que incluya de 4 a 5 de los siguientes
componentes:
- Ingesta < 1,5 g/día de sal.
- Ingesta de bebidas azucaradas < 1 litro por semana.
- De 4 a 5 piezas de fruta y vegetales al día.
- Ingesta de 6 o más cucharadas soperas de fibra por día.
- Ingesta de al menos 250 mg de pescado a la semana.
- Mantener los niveles de colesterol < 200 mg/dl.
- Mantener la presión arterial por debajo de 120/80 mmHg.
- Mantener los niveles de glucosa en sangre por debajo de 100 mg/dl
“Los 7 Básicos de la Vida”
La Sociedad Americana del Corazón - AHA ha definido el estado de salud cardiovascular ideal con una lista de 7 factores, de los cuales cuatro están relacionados con el comportamiento y tres son factores a controlar.
Obviamente, esta lista debe ajustarse a los hábitos alimenticios de cada parte del mundo. La dieta mediterránea afortunadamente, ya incluye muchos de los puntos arriba mencionados, pero no debemos olvidar que otros de estos aspectos corresponden a la actitud del individuo frente a su concepto de vida saludable.
Los estados de salud: tratamientos y comportamientos
Ahora podemos trasladar la idea del estilo de vida a los tres estados de salud:
- Cuando la enfermedad ha sido diagnosticada.
- Cuando la enfermedad es subclínica.
- Cuando la enfermedad no existe.
Los tres comparten factores de riesgo:
- Nivel de ejercicio.
- Obesidad.
- Envejecimiento: punto de corte para los hombres 55 años y para las mujeres 60.
- Tabaquismo.
Los tres deben mantener tres constantes:
- La glucosa.
- La tensión arterial.
- El colesterol.
Los tres se ven ampliamente influenciados por la actitud de individuo y su entorno hacia la salud. El grado de adhesión del paciente al tratamiento prescrito es de vital importancia para mantener en línea las constantes arriba mencionadas. También es de vital importancia que los planes de atención sanitaria cuenten con medidas para monitorizar este seguimiento y proporcionar los medios suficientes, con un coste ajustado, para disminuir tanto la mortalidad como la utilización de los servicios médicos.
La industria farmacéutica se encuentra en este momento desarrollando un nuevo concepto de píldora. La cardiopatía isquémica supone actualmente el mayor reto de la sociedad. Los pacientes se ven obligados a tomar varias pastillas para controlar su enfermedad. La sustitución de estas pastillas por una sola, denominada polypill, no solo cambia el coste del tratamiento sino que mejora el concepto del paciente con respecto a la enfermedad incrementando su adhesión y seguimiento del tratamiento.
El grado de adhesión del paciente al tratamiento prescrito es de vital importancia, así como los planes de atención sanitaria para su monitoreo, con costes asociados ajustados
Cuando la enfermedad es subclínica, por ejemplo una hipertensión en tratamiento, con cifras tensionales normales y sin ninguna otra manifestación, la actitud del individuo frente a esta situación es de vital importancia. El control de los factores de riesgo junto con un adecuado seguimiento disminuyen enormemente el riesgo de mortalidad.
La aplicación de tecnología no invasiva de bajo coste, como la ecografía de carótidas para las enfermedades cardiovasculares o los biomarcadores para la degeneración cerebral, sirve para predecir situaciones de riesgo donde las manifestaciones de la enfermedad no se han producido aun.
La promoción de la salud en nuestra sociedad
Se ve influenciada por:
El comportamiento. Vivimos en una sociedad de consumo donde no hay tolerancia a la frustración. Estamos acostumbrados a tener de todo y conseguir todo. Si no podemos obtener aquello que ansiamos generamos un estado de estrés. Hemos creado una enfermedad sin necesidad. Nuestra actitud ante la vida, nuestro estilo de vida es fundamental para encarar el natural envejecimiento de nuestro cuerpo. Fumar, consumir alcohol en exceso, no ejercitar el cuerpo y la mente, dejarse llevar por la publicidad de consumo que nos empuja a competir constantemente no favorece el adecuado acercamiento al cuidado de nuestra salud.
La falta de políticas adecuadas. No existe una concienciación de que no promover la salud supone la aparición a largo plazo de una enfermedad. Quien invierte en este proyecto, quien lo controla y quien se lleva los beneficios. En un análisis superficial se podría decir que quien se lleva los beneficios es la sociedad porque mejora su salud. Sin embargo, eso no es del todo cierto ya que cuanto mejor sea el estado de salud de la sociedad, menor será el gasto para el tratamiento de las enfermedades. El concepto cambia de gasto terapéutico a gasto preventivo y diagnóstico. Aun así, el inversor no ve compensada su inversión ya que los beneficios no son inmediatos o a corto plazo sino muy a largo plazo.
La falta de cooperación intersectorial. Se requiere de la participación de diferentes sistemas y grupos de trabajo para cambiar el concepto de vida. El trabajo a distintos niveles con un solo objetivo permite que el resultado final sea un beneficio común. Del mismo modo que nos estamos dando cuenta de las consecuencias del cambio climático y hacemos campañas de concienciación de la población para un uso razonable de los recursos, deberíamos ser conscientes de que un deterioro de nuestra salud conlleva unas necesidades posteriores que pueden llegar a colapsar el sistema desarrollado en la actualidad. Una mayor longevidad acompañada de múltiples patologías no es lo mismo que una longevidad acompañada de un estado de salud controlado con conocimiento de las necesidades.
Una mezcla de Comunicación de la Salud y Cuidados Asistenciales. Debemos de ser capaces de comunicar cómo se vive de modo saludable y de proporcionar los medios para promover la salud. El desarrollo de campañas que mejoren nuestro estilo de vida debe de ir acompañado de un compromiso al más alto nivel de poder ofrecer los medios para que los estándares se cumplan. Campañas de vacunación que se puedan llevar a cabo en los propios centros escolares sin necesidad de acudir a un centro asistencial, chequeos periódicos de fácil acceso que realmente busquen factores de riesgo ajustados a la edad, métodos diagnósticos no invasivos o la aplicación de alta tecnología, que aplicados a grandes volúmenes de población abaratan los costes y permiten su uso generalizado. Obviamente esto supone disponer de los medios necesarios para dispensar dicha asistencia.
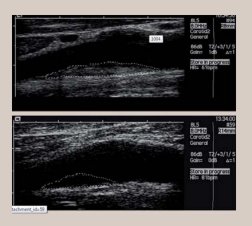
La ecografía carotídea
La ecografía carotídea es una prueba no invasiva de fácil aplicación. En estas imágenes podemos apreciar cómo se identifica la placa ateromatosa dentro de la arteria carotidea.
Los accidentes cerebrovasculares son una de las manifestaciones más frecuentes de la aterosclerosis y la tercera causa de muerte tras la cardiopatía isquémica y el cáncer. Aproximadamente el 80% de los ictus son isquémicos y del 30 – 50% de éstos son causados por placas de ateroma carotídeo. Sin embargo, no todas las placas se vuelven sintomáticas y dan lugar a un accidente cerebrovascular. Convencionalmente, las lesiones ateroscleróticas avanzadas se estiman como más peligrosas y la estenosis de la arteria carótida interna se considera que representan un mayor riesgo de isquemia cerebral cuando se supera el 70% de estrechamiento de la luz del vaso.
La inmensa mayoría de los pacientes con estenosis carotídea severa, permanecen asintomáticos durante años e incluso indefinidamente. Por lo tanto, es evidente que el grado de estenosis no es el único factor que representa un riesgo de isquemia cerebral. Además del grado de estenosis, la estructura de la placa aterosclerótica o las características fisiopatológicas dentro de la placa aumentan su inestabilidad. Estos detalles juegan un papel clave en la predicción de riesgo de accidente cerebrovasculares.
Todo esto refleja que la placa puede ser vulnerable o inestable, es decir tiene una predisposición a romperse o a desarrollar fisuras, con la consiguiente embolización en el cerebro o la oclusión súbita de la luz arterial, con aparición de síntomas neurológicos.
Por lo tanto, la realización de una prueba como la ecografía carotidea nos ayuda a controlar una enfermedad subclínica permitiendo controlar su evolución o tomar decisiones en cuanto a qué tipo de tratamiento se debe aplicar.
Cuando la enfermedad no existe, no debemos olvidar que somos vulnerables y que vivimos en una sociedad donde esta vulnerabilidad se tolera muy mal.
La polypill no solo cambia el coste del tratamiento sino que mejora el concepto del paciente con respecto a la enfermedad incrementando su adhesión y seguimiento del tratamiento
Estilo de vida y Seguro
Ahora debemos trasladar estos conceptos al entorno asegurador. Hasta ahora el estilo de vida se ha limitado a simples preguntas sobre la práctica del ejercicio físico, el consumo de alcohol, tabaco y drogas y en ocasiones, el uso de motocicletas.
Es cierto que estas preguntas proporcionan una información importante sobre determinadas conductas del individuo, pero en absoluto reflejan el concepto global del estilo de vida. También es verdad que no podemos monopolizar un cuestionario con preguntas encaminadas a averiguar esta visión del candidato.
Quizás debamos plantearnos una evaluación del riesgo distinta a través del análisis de los diversos datos que se aportan en la información recibida sobre el solicitante.
Por supuesto que debemos indagar sobre el consumo de alcohol o tabaco pero quizás podríamos añadir otros datos sobre su vida diaria como utilización del transporte público y distancia del domicilio al lugar de trabajo, hábitos alimentarios (comida casera, menú diario, bocadillos), consumo de bebidas azucaradas y gaseosas y actividades de ocio, incluidas las horas de televisión.
En cuanto al estado de salud, las preguntas tienen una respuesta más concreta:
- En caso de tener diagnosticada una enfermedad, el seguimiento del tratamiento y el control de la evolución son factores determinantes. Ya hemos visto que el grado de adhesión del paciente al tratamiento es fundamental a la hora de controlar la mortalidad y morbilidad.
- En caso de enfermedad subclínica, sin manifestaciones, las visitas de control, la realización periódica de análisis de sangre, el cambio de medicación y la realización de pruebas adicionales para el seguimiento son un excelente modo de disminuir el riesgo de mortalidad y morbilidad.
- Si el individuo no tiene ningún problema de salud, la prevención cobra una importancia especial. La realización de chequeos periódicos en función de la edad e historia familiar reflejan el grado de mantenimiento de este estado saldable.
Disponemos pues de dos vías de conocimiento del estilo de vida del individuo:
- El cuestionario de salud.
- Las pruebas médicas.
Deberíamos ser conscientes de que un deterioro de nuestra salud conlleva unas necesidades posteriores que pueden llegar a colapsar el sistema desarrollado en la actualidad
Únicamente a través de preguntas con contenido claro y conciso vamos a poder entender el planteamiento de vida. En el momento actual los cuestionarios son cada vez más limitados y con preguntas densas y escuetas. La utilización de sistemas expertos puede ser la llave para obtener información completa sobre la situación particular de cada individuo gracias al despliegue de preguntas específicas.
La realización de pruebas médicas va a sufrir una gran transformación en los próximos años. La introducción de técnicas de imagen no invasivas y biomarcadores está cambiando el concepto tradicional de diagnosis y tratamiento. Estas técnicas, al ser cada vez más asequibles y económicas, permitirán la progresiva sustitución de pruebas tradicionales por otras eficientes.
Reflexiones
Debemos de seguir investigando para pasar del concepto de enfermedad al de salud. La motivación es algo que se inculca desde pequeños. Tenemos que ser capaces de transmitir el concepto de estilo de vida desde el comienzo de la misma, ayudando a los niños a entender cuáles son los factores de riesgo de nuestro sistema y enseñando a los más mayores cómo cambiar los hábitos adquiridos.
Nuestra actitud hacia la vida es fundamental. Pase lo que pase hay que buscar una solución, hay que seguir adelante. Debemos ser consecuentes con nuestro pensamiento y reflejarlo en nuestra conducta. Si las cosas no funcionan como esperamos hay que plantearse un plan alternativo, siempre buscando la solución.
Los gobiernos tienen un papel importante en el estilo de vida. El establecimiento de políticas y normativas, la asignación de recursos para la salud y asistencia forman parte del cambio. La regulación en la composición de los productos alimentarios, la publicidad, la educación y los recursos a disposición del público son componentes muy importantes en el desarrollo del estilo de vida de cada individuo.
El cambio del estilo de vida requiere de la participación de todos y afecta a todos los niveles, la educación, la información, la investigación, el trabajo en equipo y la actitud frente a los problemas.
El mundo asegurador debe meditar sobre cómo incorporar el estilo de vida y todo lo que ello implica en la evaluación del riesgo del solicitante.

BIBLIOGRAFÍA
Exercise and life expectancy Debra Efroymson, Peter Berti, Kristie Daniel The Lancet, Volume 379, Issue 9818
Promoting Cardiovascular Health in the Developing World: A Critical Challenge to Achieve Global Health Valentin Fuster and Bridget B. Kelly Institute of Medicine of the national Academy of Sciences. ISBN: 0-309-14775-1.
The High-Risk Plaque Initiative: Primary Prevention of Atherothrombotic Events in the Asymptomatic Population Erling Falk & Henrik Sillesen & Pieter Muntendam & Valentin Fuster Curr Atheroscler Rep (2011) 13:359–366.
The BioImage Study: novel approaches to risk assessment in the primary prevention of atherosclerotic cardiovascular disease-study design and objectives Muntendam P, McCall C, Sanz J, Falk E, Fuster V; High-Risk Plaque Initiative. Am Heart J. 2010 Jul;160(1):49-57.e1.
Changes in Diet and Lifestyle and Long-Term Weight Gain in Women and Men Dariush Mozaffarian, M.D., Dr.P.H., Tao Hao, M.P.H., Eric B. Rimm, Sc.D., Walter C. Willett, M.D., Dr.P.H., and Frank B. Hu, M.D., Ph.D. N engl j med 364;25 nejm.2392 org June 23, 2011.
Primary prevention of coronary heart disease: integration of new data, evolving views, revised goals, and role of rosuvastatin in management. A comprehensive survey Drug Des Devel Ther. 2011;5:325-80. Epub 2011 Jun 13.
Lifestyle Change and Mobility in Obese Adults with Type 2 Diabetes N engl j med 366;13 nejm.org march 29, 2012.
The global obesity pandemic: shaped by global drivers and local environments Boyd A Swinburn, Gary Sacks, Kevin D Hall, Klim McPherson, Diane T Finegood, Marjory L Moodie, Steven L Gortmaker Lancet 2011; 378: 804–14
Health and economic burden of the projected obesity trends in the USA and the UK Y Claire Wang, Klim McPherson, Tim Marsh, Steven L Gortmaker, Martin Brown Lancet 2011; 378: 815–25.
Quantification of the effect of energy imbalance on Bodyweight Kevin D Hall, Gary Sacks, Dhruva Chandramohan, Carson C Chow, Y Claire Wang, Steven L Gortmaker, Boyd A Swinburn Lancet 2011; 378: 826–37.
Changing the future of obesity: science, policy, and action Steven L Gortmaker, Boyd A Swinburn, David Levy, Rob Carter, Patricia L Mabry, Diane T Finegood, Terry Huang, Tim Marsh, Marjory L Moodie Lancet 2011; 378: 838–47.
Control de los factores de riesgo coronarios y terapias basadas en la evidencia: esfuerzos coordinados para la prevención cardiovascular en España
Control of Coronary Heart Disease Risk Factors and Evidence-Based Therapies: Joint Efforts for Coronary Heart Disease Prevention in Spain Manuel Francoa, Richard Cooperc, Usama Bi-lala, Valentın Fuster Rev Esp Cardiol. 2011;64(11):962–964.
Lipoprotein Management in Patients With Cardiometabolic Risk: Consensus Conference Report From the American Diabetes Association and the American College of Cardiology Foundation V. Howard, James H. Stein, and Joseph L. Witztum John D. Brunzell, Michael Davidson, Curt D. Furberg, Ronald B. Goldberg, Barbara J. Am. Coll. Cardiol. 2008;51;1512-1524
HDL and cardiovascular disease: atherogenic and atheroprotective mechanism Mohamad Navab, Srinivasa T. Reddy, Brian J. Van Lenten & Alan M. Fogelman Nature Reviews Cardiology 8, 222-232 (April 2011).
1AHA: American Heart Association
2IMC: Índice de Masa Corporal



